
Van Pols tot Praktijk: Advies voor huisartsen over het beoordelen van AF-meldingen via smartwatches.
Slimme zogenaamde “smart-watches” horloges worden steeds vaker ingezet om atriumfibrillatie (AF) vroegtijdig op te sporen. [...]
Van alle regulaire supraventriculaire ritmestoornissen is de AV-nodale re-entrytachycardie (AVNRT) de meest voorkomende. Deze ritmestoornis komt meer voor bij vrouwen dan bij mannen (ratio 70:30). Een AVNRT is een vorm van een re-entry tachycardie, waarbij dichtbij de AV-knoop niet 1 maar 2 bundels zijn die elektrische prikkels kunnen geleiden. Hierdoor ontstaat er een ‘elektrische rotonde’. Indien de juiste omstandigheden zich voordoen kan een AVNRT opstarten, vaak na een atriale extrasystole. De AVNRT kan ontstaan op alle leeftijden, maar het eerste event doet zich meestal voor op jongvolwassen leeftijd (gemiddelde leeftijd 32 jaar). Meestal is er geen sprake van onderliggende structurele cardiale pathologie. Een erfelijke vorm is zeldzaam.
Het elektrische circuit bestaat uit een snel en langzaam geleidend pad. Er zijn twee types AVNRT, een typische en een atypische variant. Het verschil tussen deze 2 varianten wordt bepaald door de richting van de elektrische impuls over de paden. Bij de typische variant gaat het elektrische signaal via het langzame pad richting de ventrikels, en terug via het snelle pad. De typische AVNRT komt verreweg het meeste voor, namelijk bij 85-90%. Bij de atypische variant is de geleiding precies omgekeerd.
Het belangrijkste symptoom is uiteraard palpitatie klachten (98%), waarbij de hartslag snel en regelmatig is, doorgaans met een frequentie tussen 140-220/min. Patiënten kunnen verder klachten ervaren van duizeligheid (78%), kortademigheid (47%), pijn op de borst (38%) en polyurie. Een syncope (16%) komt weinig voor en is dan vaker geassocieerd met een zeer snelle AVNRT (>170/minuut). Patiënten noemen vaak dat de palpitatie klachten abrupt kunnen ontstaan, en ook abrupt weer kunnen eindigen. De duur van de episodes kunnen sterk variëren, van minuten tot uren. De tachycardie kan uit het niets ontstaan, maar soms kan zwaar tillen of vooroverbuigen een trigger zijn. Ook alcohol en nicotine kunnen een trigger zijn.
Bij lichamelijk onderzoek kan het ‘kikkerfenomeen’ zichtbaar zijn. Dit zijn zichtbare pulsaties in de vena jugularis die het gevolg zijn van de snelle atriale contracties tegen een dichte tricuspidalisklep.
Het verkrijgen van een (12-kanaals) ECG op het moment van klachten is van groot belang indien de diagnose nog niet eerder is gesteld. Dit is noodzakelijk om het onderscheid met andere soorten ritmestoornissen te kunnen maken die eventueel een andere behandeling vereisen.
Het registreren van het moment van opstarten en beëindigen van de ritmestoornis kan bijdragen aan het vaststellen van de juiste diagnose.
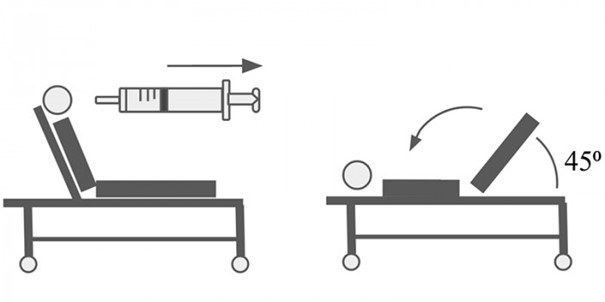
Voor het beëindigen van een AVNRT moet er een tijdelijk blok in de AV-knoop worden veroorzaakt. Hierdoor zal het elektrisch circuit worden doorbroken en daarmee de AVNRT beëindigen. Bij hemodynamisch stabiele patiënten kan in eerste instantie worden gekozen voor een vagale manoeuvre. Bij de Valsalva manoeuvre moet de patiënt krachtig uitademen tegen een gesloten bovenste luchtweg (> 10-15 seconden). Gebruik hiervoor bijvoorbeeld een 10 cc spuitje. De verhoogde druk in de thoraxholte zal de nervus vagus stimuleren en uiteindelijk de AV-geleiding vertragen. Effectiever dan de standaard Valsalva manoeuvre is de gemodificeerde Valsalva manoeuvre (zie afbeelding). Hierbij wordt aansluitend aan de standaard Valsalva manoeuvre de patiënt op de rug gelegd en de benen omhoog getild in een hoek van 45 graden. Het succespercentage is middels de gemodificeerde Valsalva manoeuvre rond de 43%, hoger dan bij de standaard Valsalva manoeuvre (5-20%). Belangrijk om te weten is dat wanneer het een ritmestoornis betreft waarbij de AV-knoop niet is betrokken (bijvoorbeeld bij atriumfibrilleren of een sinustachycardie), een vagale manoeuvre de tachycardie niet zal beëindigen.
Een andere vorm van een vagale manoeuvre is de carotis massage. Men moet hiermee echter terughoudend zijn bij patiënten die een verhoogd risico hebben op plaque vorming in de carotis en daarmee de kans op het ontstaan van een CVA ten gevolge van de carotis massage.
Indien de vagala manoeuvres bij een AVNRT niet succesvol of niet mogelijk zijn (probeer het echter wel ten minste 1 of 2 keer) is medicatie de volgende stap. Deze kan bestaan uit adenosine, calciumantagonisten of bètablokkers intraveneus. Adenosine intraveneus heeft hierbij de eerste keus. Adenosine werkt snel en heeft een korte halfwaarde tijd. De succeskans op het beëindigen van de AVNRT middels adenosine is groot, namelijk 80%. In zeldzame gevallen is een elektrische cardioversie noodzakelijk, meestal wegens hemodynamische instabiliteit.
De keus voor wel of geen onderhoudsbehandeling met calciumantagonisten of bètablokkers oraal is onder andere afhankelijk van de frequentie en ernst van de klachten en tevens de co-morbiditeit. Ook kan gekozen worden voor een behandeling middels een ‘pill in the pocket’, waarbij er alleen medicatie wordt gebruikt op het moment van een recidief, met als doel een aanval sneller te doen beëindigen.
De mogelijkheid van een catheterablatie kan worden overwogen bij patiënten die frequent een recidief ervaren, waarbij medicatie slecht wordt verdragen en/of wanneer de episodes sterk symptomatisch zijn (door bijvoorbeeld bijkomende duizeligheid, kortademigheid, (near) syncope). Een ablatie is een definitieve behandeling voor een AVNRT met een hoog succespercentage (97%). Het complicatie risico is laag, echter is er een kleine kans op een AV-blok met daardoor de noodzaak tot een permanente pacemaker implantatie (<1%). Deze risico’s dienen uiteraard met de patiënt te worden besproken.
Referenties:
Heeft u inhoudelijke vragen aangaande het onderwerp van deze nieuwsbrief? Stuurt u dan gerust een email naar communicatie@hartkliniek.com.

Slimme zogenaamde “smart-watches” horloges worden steeds vaker ingezet om atriumfibrillatie (AF) vroegtijdig op te sporen. [...]

Hypertensieve aandoeningen tijdens zwangerschap komen voor bij ongeveer 10% van de gevallen, waarbij pre-eclampsie optreedt bij 3–4% [...]

Digitalis werd jarenlang gezien als ouderwetse cardiologie, maar nieuwe data zetten het middel opnieuw in de schijnwerpers. [...]