
Van Pols tot Praktijk: Advies voor huisartsen over het beoordelen van AF-meldingen via smartwatches.
Slimme zogenaamde “smart-watches” horloges worden steeds vaker ingezet om atriumfibrillatie (AF) vroegtijdig op te sporen. [...]
In 2021 zijn de European Society of Cardiology (ESC) richtlijnen voor het beleid van hartkleplijden vernieuwd. De laatste update was nog niet zo lang geleden in 2017. Waarom zijn de richtlijnen vernieuwd?
Ten eerste omdat de incidentie van hartkleplijden is toegenomen in de geïndustrialiseerde landen. Dit komt doordat het aantal ouderen toeneemt. Veel hartkleplijden, zoals een aortastenose op basis van verkalkingen, is degeneratief van aard en komt vaker voor op hogere leeftijd. Van de 75-plussers heeft meer dan 1 op de 8 (!) personen een matige of ernstige klepaandoening.
Daarnaast leven hartpatiënten door verbeterde behandelingen langer. Denk aan de percutane coronaire interventies bij acute infarcten maar ook de betere medicamenteuze en betere device therapie bij hartfalen patiënten. Hierdoor neemt het aantal chronische hartpatiënten toe. Chronische hartpatiënten hebben een hoger risico op het ontwikkelen van kleplijden. Bijvoorbeeld een patiënt met chronisch atriumfibrilleren kan door annulusdilatatie een secundaire mitralisinsufficiëntie ontwikkelen.
En helaas komt in de ontwikkelingslanden reumatisch hartkleplijden nog steeds veel voor. Concluderend kunnen we vaststellen dat het aantal patiënten met kleplijden wereldwijd zal toenemen en hier krijgen we ook in Nederland mee te maken.
Daarnaast zijn er veel nieuwe inzichten gekomen in de diagnostiek van kleplijden. Als laatste zijn er ook meer behandelingsmogelijkheden beschikbaar. Dat betekent meer keuzes en complexere algoritmes.
Een kleine opsomming van deze nieuwe inzichten
Ten aanzien van diagnostiek:
Ten aanzien van de behandelingen en interventies:
De bovenstaande opsomming verklapt al dat het om een inhoudelijk technische richtlijn gaat. Ook is duidelijk dat er in 4 jaar veel nieuwe wetenschappelijke informatie beschikbaar is gekomen. Het valt buiten de scoop van deze nieuwsbrief om hier uitgebreid op in te gaan. De doelstelling van deze nieuwsbrief is om de onderwerpen eruit te lichten die van belang zijn voor de eerste lijn en de samenwerking tussen de eerste lijn en tweede lijn.
Uiteindelijk zullen de meeste patiënten met een hartklepaandoening in de eerste lijn rondlopen en deze patiënten moeten op basis van een anamnese en een simpel lichamelijk onderzoek geselecteerd worden. Samenwerking tussen de eerste lijn en anderhalve- tweede lijn is essentieel.
De stappen die bij een patiënt met een verdenking op een klepaandoening gevolgd moeten worden zijn:
Bij Stap 1 is het belangrijk dat de patiënten met een potentiële hartklepaandoening herkend worden en laagdrempelig en op redelijke termijn bij een cardioloog terecht kunnen voor een echocardiogram. Dit onderzoek is de gouden standaard om klepgebreken te kunnen diagnosticeren. Bij een redelijke tot goede beeldkwaliteit is het goed mogelijk om de ernst en het mechanisme van de klepafwijkingen goed in kaart te brengen. In deze fase kunnen we patiënten al direct duidelijk maken of er een relevante klepafwijking is. Zo niet dan verwijzen we de patiënten weer terug naar de eerste lijn. Indien er een relevante lichte of matige klepafwijking bestaat dan stellen we voor om de klepafwijking echocardiografisch bij HartKliniek te vervolgen.
Er zijn 4 hartkleppen. In de rechterharthelft vinden we de tricuspidalisklep en de pulmonaalklep. De tricuspidalisklep is gesloten tijden de systole en voorkomt dat er bloed terug de vena cava instroomt. De pulmonaalklep sluit tijdens de diastole en voorkomt dat er bloed terug de rechterkamer instroomt.
Hetzelfde principe vinden we aan de linkerkant van het hart. De mitralisklep is gesloten tijdens de systole en voorkomt dat er bloed terug naar de longaders stroomt. De aortaklep is tijdens de diastole gesloten en voorkomt dat er bloed de linkerkamer instroomt. Met andere woorden de kleppen zorgen ervoor dat het bloed in de goede richting stroomt.
Anatomisch lijken de aortaklep en de pulmonaal klep op elkaar. Ze bestaan normaal gesproken uit drie klepblaadjes die in het begin van de aorta of arteria pulmonalis ingebed zijn de slagader.
De anatomie van de mitralisklep en tricuspidalis klep is complex en kenmerkt zich onder andere door de aanwezigheid van een subvalvulair apparaat met chordae tendinae en papillairspieren.
Zie figuur hieronder:
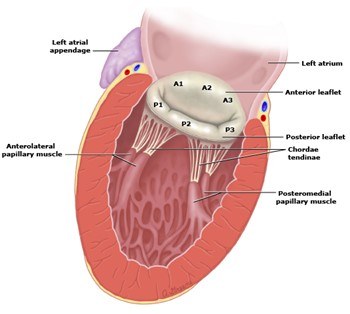
Kleppen kunnen op 2 manieren functioneel disfunctioneren: ze kunnen stenotisch zijn of ze kunnen lekken (insufficiëntie).
Bij een stenose, bijvoorbeeld door een verkalking, zijn de klepbladen minder beweeglijk en gaan ze minder goed open. Hierdoor stroomt het bloed minder makkelijk door de klep. De drukken in de kamers voor de stenose kunnen hierdoor hoger oplopen. We spreken van een drukbelasting voor het hart. Dit kan bij de aortastenose bijvoorbeeld een linkerventrikelhypertrofie veroorzaken.
Kleppen kunnen ook lekken oftewel insufficiënt zijn. Dit kan veel verschillende oorzaken hebben. Simpel gezegd: lekkages ontstaan omdat de anatomie van de klep zelf of het apparaat om de klep heen is veranderd. Denk aan de mitralisklepprolaps waarbij een van de klepbladen teveel doorbuigt waardoor lekkage ontstaat. Of de mitralisklepannulus is te wijd geworden door een gedilateerde linkerkamer als gevolg van hartfalen. Hierdoor sluiten de klepblaadjes niet goed waardoor er lekkage optreedt.
Bij klep insufficiënties stroomt het bloed de verkeerde kant op. Dit veroorzaakt een volumebelasting voor het hart. Het hart moet grotere bloedvolumes wegpompen dan normaal. Bij ernstige insufficiënties kan dit leiden tot gedilateerde hartkamers. Denk bij een langer bestaande matige of ernstige mitralisinsufficiëntie aan een gedilateerd linker atrium.
In de linkerkamer heerst een systolische druk die ongeveer gelijk is aan de bloeddruk die we bij de patiënt meten: rond de 120 mmHg systolisch indien er normotensie is. In de rechterventrikel heerst een relatief lage druk van rond de 20-30 mmHg systolisch. Hierdoor komen klepafwijkingen aan de rechterkant minder vaak voor dan klepafwijkingen aan de linkerkant. Pulmonaalklepafwijkingen en tricuspidalisklepstenose zijn over het algemeen congenitaal van aard en zullen we hier niet bespreken. Mitralisklepstenose is in de Westerse wereld relatief zeldzaam.
Aortaklepstenose als gevolg van calcificatie (aortaklepsclerose) komt frequent voor. De klep kan tricuspide zijn maar bicuspide kleppen komen niet zelden voor. Het onderwerp bicuspide aortaklep is reeds in een andere nieuwsbrief behandeld.
Boven de 65 komt aortaklepsclerose in 26% van de gevallen voor en boven de 75 jaar in 37 % van de gevallen. Voor een daarbij aanwezige aortaklepstenose is dat respectievelijk 2 % en 2,6 %
Risicofactoren voor het ontwikkelen van aortaklepsclerose komen overeen met de risicofactoren van atherosclerose:
- Leeftijd: elke 10 jaar (x2)
- Mannelijk geslacht (x2 )
- Roken (+35%)
- Hypertensie (+20%)
Aortaklepinsufficiëntie komt minder voor dan aortaklepstenose en mitralisinsufficiëntie. Meest voorkomende oorzaken zijn dilatatie van de aorta ascendens door hypertensie en/of primaire aorta-aandoeningen, aortaklepsclerose en zeldzamer een bicuspide aortaklep.
Mitralisinsufficientie (MI) is een veel voorkomende functionele klepafwijking bij ouderen. Bij patiënten boven de 60 kwam in de Framingham populatie bij 19 % een minstens een milde MI voor. Matige MI of ernstige MI kwam bij 4% respectievelijk 1.9% van de mannen en vrouwen voor.
Er zijn drie belangrijke oorzaken voor mitralisinsufficiëntie:
Tricuspidalisinsufficiëntie (TI) komt relatief veel voor. In de Framingham Heart Study 74% van de mannen en 86% van de vrouwen boven de 70 had een TI. 2% van de mannen en 6 % van de vrouwen had een matige of ernstige TI. Een matige of ernstige TI is geassocieerd met een verhoogde mortaliteit. Voornaamste oorzaken van tricuspidalisinsufficiëntie zijn:
Over het algemeen kan gezegd worden dat de symptomen weinig sensitief of specifiek zijn voor het aanwezig zijn van kleplijden, het soort kleplijden en de ernst van het kleplijden. Bij mild of matig kleplijden blijven patiënten vaak asymptomatisch. Patiënten worden vaak pas symptomatisch als de linkerventrikel gaat dilateren, bij linkerventrikeldysfunctie en/of bij pulmonale hypertensie optreedt. Deze fasen van het kleplijden willen we nou juist voorkomen. Bij patiënten met een ernstige mitralisinsufficiëntie wil atriumfibrilleren nog wel eens optreden als eerste symptoom. Patiënten met een aortastenose blijven vaak lang asymptomatisch.
Klassieke symptomen die bij een aortastenose kunnen optreden:
Er is geen duidelijk verband tussen het optreden van symptomen en de mate /ernst van aortastenose.
Lichamelijk onderzoek
De sensitiviteit en specificiteit van lichamelijk onderzoek ten aanzien van de aanwezigheid van kleplijden, het soort kleplijden en de ernst van het kleplijden zijn laag. Auscultatie van het hart kan belangrijk zijn in het opsporen van kleplijden. Indien er een geruis gehoord wordt kan er sprake zijn van hartkleplijden. In de figuur wordt afgebeeld op welke plekken op de thorax bepaalde kleppen het best te beluisteren zijn.
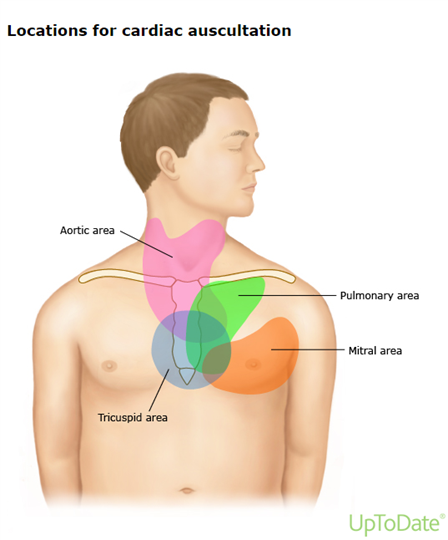
Een verdenking op een aortastenose kan ontstaan door het horen van een mid-systolisch ejectie geruis. Dit geruis is vaak het best te horen in de rechter 2e intercostale ruimte. Dit geruis wordt vaak voortgeleid naar de beide carotiden. Het geruis begint vaak na de eerste toon (S1} en eindigt voor de tweede toon (S2). De intensiteit van het geruis is afhankelijk van de hoeveelheid bloed, de snelheid van het bloed en de hoeveelheid turbulentie, die de stenose veroorzaakt. De intensiteit wordt uitgedrukt in graad I tot en met VI. Graad IV of hoger duidt vaak op een ernstige stenose. Echter de meeste patiënten met een ernstige AoS hebben graad 3 en veel patiënten hebben graad 2 of minder.
De tweede harttoon (S2) wordt veroorzaakt door het sluiten van de pulmonaalklep en aortaklep en is normaal gesproken vaak gespleten. De tweede harttoon kan bij een ernstige aortastenose zacht zijn en “single”.
Een mitralisinsufficiëntie geeft vaak een vroeg-systolisch geruis. Omdat de insufficiëntie in het begin van de systole het maximaal is krijg je een decrescendo geluid. Er kan bij een mitralisinsufficiëntie ook een holo-systolisch geruis optreden. De luidheid van het geruis is niet voorspellend voor de ernst.
Een tricuspidalisinsufficiëntie geeft ook meestal een vroeg-systolisch of een holo-systolisch geruis. De frequentie ligt lager doordat de drukken in de rechterkamer lager zijn. Een aortainsufficientie geeft vaak een vroeg-diastolisch geruis.
Verder is het bij het lichamelijk onderzoek belangrijk te letten op de bloeddruk, polsdruk en hartfrequentie alsmede tekenen van hartfalen en overvulling. Daarbij is palpatie en auscultatie van de longen belangrijk. Ook is het belangrijk na te gaan of er tekenen zijn van rechts decompensatio cordis zoals een verhoogde centraal veneuze druk, hepato-jugulaire reflux of oedemen aan de benen?
De prevalentie en incidentie van hartkleplijden nemen toe met de leeftijd. Significant hartkleplijden is vaak progressief van aard en kan onbehandeld irreversibele hartschade veroorzaken. De linkerventrikel kan dilateren of hypertroof worden en er kan hartfalen optreden. Er kan irreversibele pulmonale hypertensie ontstaan door gevorderd linkszijdig kleplijden en er kunnen ritmestoornissen optreden zoals atriumfibrilleren.
Het is dus van belang dat patiënten met kleplijden herkend worden in de eerste lijn.
Auscultatie van het hart is nuttig om kleplijden op te sporen. Bij veel patiënten in de eerste lijn wordt er lichamelijk onderzoek verricht met auscultatie van het hart.
Het is aan te bevelen om auscultatie van het hart toe te passen bij patiënten:
Indien er een geruis gehoord wordt kan de patiënt laagdrempelig naar HartKliniek verwezen worden voor een echocardiogram. Patiënt heeft op deze manier snel een diagnose en dus duidelijkheid.
Referenties

Slimme zogenaamde “smart-watches” horloges worden steeds vaker ingezet om atriumfibrillatie (AF) vroegtijdig op te sporen. [...]

Hypertensieve aandoeningen tijdens zwangerschap komen voor bij ongeveer 10% van de gevallen, waarbij pre-eclampsie optreedt bij 3–4% [...]

Digitalis werd jarenlang gezien als ouderwetse cardiologie, maar nieuwe data zetten het middel opnieuw in de schijnwerpers. [...]