
Van Pols tot Praktijk: Advies voor huisartsen over het beoordelen van AF-meldingen via smartwatches.
Slimme zogenaamde “smart-watches” horloges worden steeds vaker ingezet om atriumfibrillatie (AF) vroegtijdig op te sporen. [...]
Definitie en epidemiologie
Hartfalen is een klinisch syndroom, met typische symptomen én verschijnselen, veroorzaakt door afwijkingen in het functioneren van het hart. De symptomen kunnen bestaan uit kortademigheid/dyspnoe, enkel oedeem en moeheid. Verschijnselen/tekenen van hartfalen zijn bijvoorbeeld verhoogde centraal veneuze druk (CVD), crepiteren en perifeer oedeem. Hartfalen wordt veroorzaakt door verhoogde intracardiale drukken en of verminderde cardiac output in rust of bij inspanning.
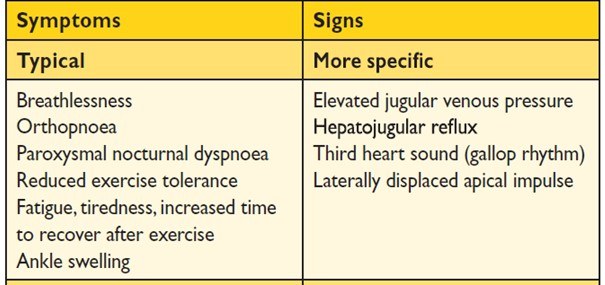
Indeling Hartfalen
Historisch gezien wordt hartfalen ingedeeld in categorieën, gebaseerd op linker ventrikel functie (LVf). Het onderscheid in deze categorieën is duidelijk van belang, gezien er een andere pathologie aan ten grondslag ligt en daarom ook een andere behandeling behoeft.
Hartfalen met verminderde/reduced linkerventrikelfunctie (HFrEF) wordt gedefinieerd als een patiënt tekenen heeft van hartfalen, met hierbij een verminderde pompfunctie, linker ventrikel ejectie fractie <40%.
Hartfalen met behouden/preserved pompfunctie (HFpEF) wordt gedefinieerd als een patiënt tekenen heeft van hartfalen, met hierbij een behouden pompfunctie, linker ventrikel ejectie fractie >-50%. Voorts moet er sprake zijn van aangetoond diastolische dysfunctie (parameters inschatten verhoogde LV-vullingsdruk). Dit kan middels biomarkers (NT-pro-BNP, echografisch of middels invasieve drukmetingen).
Volgens de ESC guidelines hartfalen is er een bufferzone geïntroduceerd, de mildly reduced groep (HFmrEF) met een linkerventrikel ejectie fractie 41%-49%. Deze groep kan lijken op de HFrEF groep.

HFpEF pathofysiologie
De groep van patiënten is vrij heterogeen, waarbij door obesitas geïnduceerde flammatie centraal staat. Voorts is er vaak sprake van diverse co-morbiditeiten, wat lijdt tot microvasculaire inflammatie en hartspiercel stijfheid. De compliantie van de hartspier neemt af, wat leidt tot oplopende vullingsdrukken intra cardiaal.
Tijdens de normale diastole (de isovolumetrische relaxatie tijd) daalt de linkerventrikel druk onder de linker boezem druk, zodat het bloed van de linker boezem naar de linker kamer kan gaan. Als het hart compliant (dus niet stijf is), dan blijft de vullingsdruk laag, en is er sprake van een negatieve druk gradient. We noemen dit het suctie-fenomeen.
Bij een HFpEF patiënt, met diastolische dysfunctie, loopt tijdens de vulling van linker boezem naar linker kamer, de linker kamer druk snel op. Indien er sprake is van een stugge en stijve linker ventrikel (dus niet compliant), dan moet het bloed onder hoge vullingsdruk “geduwd” worden naar de linker ventrikel. We noemen dit het push fenomeen.
HFpEF epidemiologie
Bijna 50% van alle hartfalen patiënten, heeft HFpEF. De prevalentie van HFpEF is ≥ 10% bij ouderen boven de 70 jaar. HFpEF representeert een groeiend percentage van de door hartfalen gedreven ziekenhuisopnames. Dit benadrukt de noodzaak voor evidence-based therapie in HFpEF. Vroege opsporing HFpEF, maakt vroegere start van behandeling mogelijk.
HFpEF diagnostisch algoritme
Een BMI>30kg/m2, Hoge bloeddruk (2 of meer antihypertensiva), boezemfibrilleren en leeftijd >60 jaar zijn voorspellende variabelen voor de mogelijkheid van HFpEF, om cardiale dyspnoe te onderscheiden van niet cardiale dyspnoe. Voorts kan dyspnoe uiteraard ook multifactorieel zijn (spieren, habitus, hoogstand diafragma, pulmonaal en cardiaal). Een X thorax voor het uitsluiten van pulmonale pathologie is van belang.
Bij een patiënt met de verdenking hartfalen moet eerst gekeken worden naar klachten, symptomen en tekenen van hartfalen en biomarkers. Bij een NT pro BNP van >- 125 pg/ml en chronische klachten van kortademigheid, moet patiënt verwezen worden voor een echo cardiogram en beoordeling door een cardioloog. Let op, bij de HFpEF patiënten kan door obesitas en DM het NT pro BNP toch vals laag zijn. Aan de andere kant verhogen hogere leeftijd en slechtere nierfunctie het NT pro BNP.
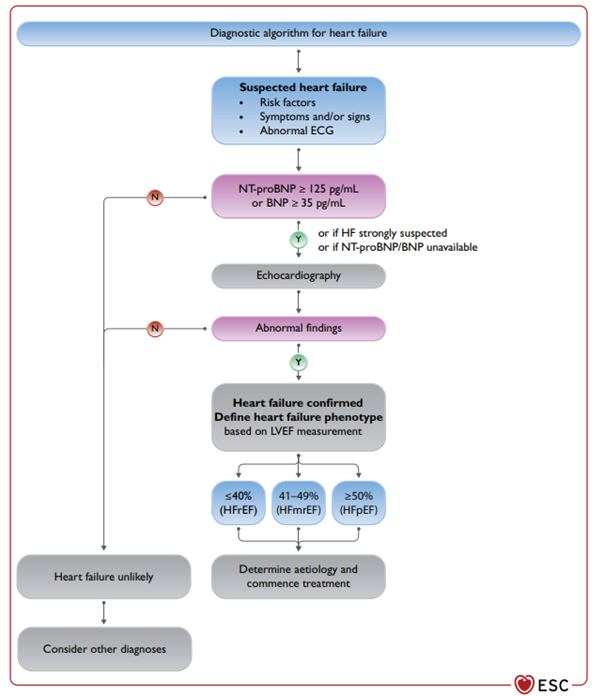
HFpEF diagnostiek
Bij iedere patiënt wordt een ECG gemaakt en een rust echo cardiogram. Bij het rust echocardiogram wordt de linkerventrikel ejectie fractie bepaald, de functie van de hartkleppen beoordeeld en ook gekeken naar waardes/parameters van de diastolische linker ventrikel functie.
Op basis van de klachten, het lab reeds eerder verricht en de echo parameters, kan de diagnose hartfalen met behouden/preserved ejectie fractie worden gesteld. Indien er een hoge verdenking is op HFpEF, maar de diagnose nog niet met de rust echo kan worden vastgesteld, kan er een inspanningsecho cardiogram worden verricht, in de setting van een geavanceerde HFpEF workup.
HFpEF behandeling
Zoals hierboven beschreven is de pathofysiologie van HFrEF en HFpEF verschillend en moet bij behandeling van HFpEF primair gekeken worden naar behandeling van comorbiditeit (ie. Hypertensie, overgewicht, DM, atriumfibrilleren). Studies (ACE, Betablokkers) lieten een verschillende response HFpEF vs HFrEF patiënten zien. In HFpEF was geen effect op CV mortaliteit/ hospitalisatie. Voor HFpEF waren aanvankelijk weinig medicamenteuze behandelmogelijkheden.
Volgens de ESC guidelines 2021, is er een klasse 1C indicatie voor het behandelen van comorbiteiten en het geven van diureticum bij overvulling.
Update ESC Guidelines hartfalen 2023
Na het uitkomen van de Europese richtlijn voor hartfalen in 2021, kwamen er twee grote trials beschikbaar over de SGLT2 inhibitors, empagliflozine en dapagliflozine in HFpEF.
SGLT-2 remmers, remmen de sodium glucose co transporter (SGLT2) in de proximale renale tubulus van de nieren. Dit zorgt voor glucosurie, en dientengevolge afname van inflammatie en toename van natriurese (afname pre- en afterload).
De twee SGLT-2 remmer- trials in achtgenomen, kwam er in 2023, een update op de hartfalen richtlijn uit, met de volgende klasse 1, aanbeveling: “An SGLT2 inhibitor (dapagliflozin or empagliflozin) is recommended in patients with HFpEF to reduce the risk of HF hospitalization or CV death”.
Deze aanbeveling is gebaseerd op de verlaging van het primaire gecombineerde eindpunt in de studies EMPEROR-Preserved and DELIVER. Echter, er wordt benadrukt, dat er alleen significante verlaging was van HF hospitalisaties en geen reductie van CV dood.
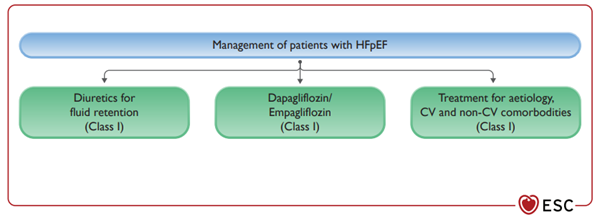
Ter weet, in de Amerikaanse richtlijn (2022 AHA/ACC Guideline for the management of heart failure) heeft de SGLT-2 remmer op basis van de dezelfde twee trials een klasse 2a indicatie (“should be considered”) gekregen.
HFpEF en hartrevalidatie
Aanpakken van lifestyle, beweging en obesitas is prioriteit in de HFpEF patiënt. Meer bewegen en gezond eten heeft een synergistisch effect. Een gesuperviseerd hartrevalidatie programma moet worden overwogen in HFpEF patiënten met comorbiditeiten en/of hoge kwetsbaarheid.
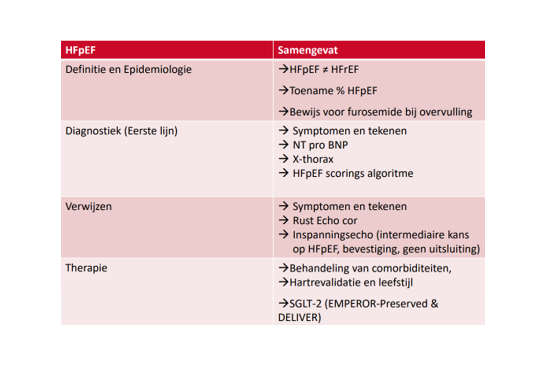
HFpEF samengevat
Referenties
Heeft u inhoudelijke vragen aangaande het onderwerp van deze nieuwsbrief? Stuurt u dan gerust een email naar communicatie@hartkliniek.com.

Slimme zogenaamde “smart-watches” horloges worden steeds vaker ingezet om atriumfibrillatie (AF) vroegtijdig op te sporen. [...]

Hypertensieve aandoeningen tijdens zwangerschap komen voor bij ongeveer 10% van de gevallen, waarbij pre-eclampsie optreedt bij 3–4% [...]

Digitalis werd jarenlang gezien als ouderwetse cardiologie, maar nieuwe data zetten het middel opnieuw in de schijnwerpers. [...]